
ePA – Was kann sie und was noch nicht?
Die ePA kann zur Drehscheibe der Digitalisierung im Gesundheitswesen werden. Dazu müssen jetzt die Schnittstellen zu anderen Anwendungen und den Systemen der Leistungserbringer geschaffen werden. Maßgebend um dabei für Mehrwert zu sorgen, ist die Frage nach Zweck und Ziel.
ePA muss Drehscheibe für Gesundheitsdaten werden
Siebzehn lange Jahre dauert die Diskussion um die elektronische Patientenakte an. Dass sie nun nach angedrohten Sanktionen in Richtung Krankenkassen kommt, ist gut. Trotz offensichtlichen Verbesserungsbedarfs wird die ePA den Weg in ein digitalisiertes Gesundheitswesen ebnen. Nachdem die Technik steht, muss erprobt werden, wie die ePA zu nutzen ist und welchen Mehrwert sie stiften kann. Wenn sie gleichermaßen patientenzentriert, wie forschungs-kompatibel ausgebaut und verknüpfbar mit anderen digitalen Anwendungen und Dokumentationen wird, kann eine Versorgungsplattform für Gesundheitsdaten entstehen. Und die ePA wird dann einen echten Beitrag zur optimierten Versorgung der Menschen und zur Verbesserung der medizinischen Forschung leisten können.
Funktion und Nutzen noch nicht überzeugend
Weil niemand ein richtiges Bild von ihr hatte, habe sich die an Multipler Sklerose erkrankte Birgit Bauer die ePA schon lange für das Management und Teilen ihrer Daten gewünscht. Der Zugang sei dann aber schwer, die Erläuterungen zur Funktionsweise dürftig und die Handhabbarkeit kompliziert gewesen. Auch der Nutzen überzeuge sie noch nicht, äußert Bauer.
„Die ePA kann Menschen, die mit chronischen Erkrankungen leben, dabei unterstützen, Daten effizient zu teilen und damit bessere Versorgung und Lebensqualität zu schaffen. Wir müssen jedoch daran arbeiten, Vertrauen zu schaffen und das Bewusstsein dafür zu fördern, damit Menschen digitale Lösungen auch sinnvoll nutzen.“ – Birgit Bauer
Den derzeit noch begrenzten Mehrwert der ePA begründet Christian Klose damit, dass zunächst der analoge Prozess nur digitalisiert werde. Das sei auch nicht schlimm, da dennoch zuvor nicht vorhandene Informationen entstehen würden. Hinsichtlich der User Experience sei das Ziel aber längst nicht erreicht.
Nächsten Schritt der Digitalisierung gehen
„Eine ganz neue Welt der Kommunikation“ werde aber ab 2022 möglich, wenn mit strukturierten Daten gearbeitet würde, verspricht Klose. Dies biete für die Forschung die Möglichkeit Künstliche Intelligenz und Big Data anzuwenden. Zielbild sei eine patient:innenzentrierte, forschungskompatible Patientenakte, die durch den Anschluss weiterer Angebote, wie z.B. DIGAs zur Drehscheibe werde. Noch sei jedoch viel Überzeugungsarbeit notwendig, damit die Daten aus der Praxis tatsächlich in die ePA und aus anderen Anwendungen zu den Leistungserbringenden kommen. Zum einen sei die ePA freiwillig und zum anderen hätten die Patient:innen die Entscheidungsgewalt, für wen sie welche Informationen freigeben.
Nebeneinanderstehende Dokumente vernetzen
Dass zukünftig mehrere Dokumentationen nebeneinanderstehen werden, erscheint für Erik Bodendieck klar. Daran werde man sich gewöhnen. Die ePA sei eine patient:innengeführte Akte mit Zugriffsrechten und Behandelnde wüssten nicht, ob sie alle verfügbaren Informationen einsehen könnten. In der dritten oder vierten Ausbaustufe der Vernetzung werde aber vermutlich ein Dokumentenaustausch zwischen den Leistungserbringenden erfolgen, Kommunikation untereinander stattfinden und Patient:innen Daten verwalten können.
„Digitale Anwendungen greifen maßgeblich in Arbeitsabläufe und Strukturen sowie in das Arzt-Patienten-Verhältnis und damit in unsere Gesellschaft ein. Dabei handelt es sich immer um Entwicklungen, welche niemals von der ersten Minute an perfekt funktionieren, sondern die sich weiterentwickeln oder „lernen“. Dazu bedarf es Geduld, Verständnis und Umdenken.“ – Erik Bodendiek
Geteilte ePA-Daten schaffen Mehrwert
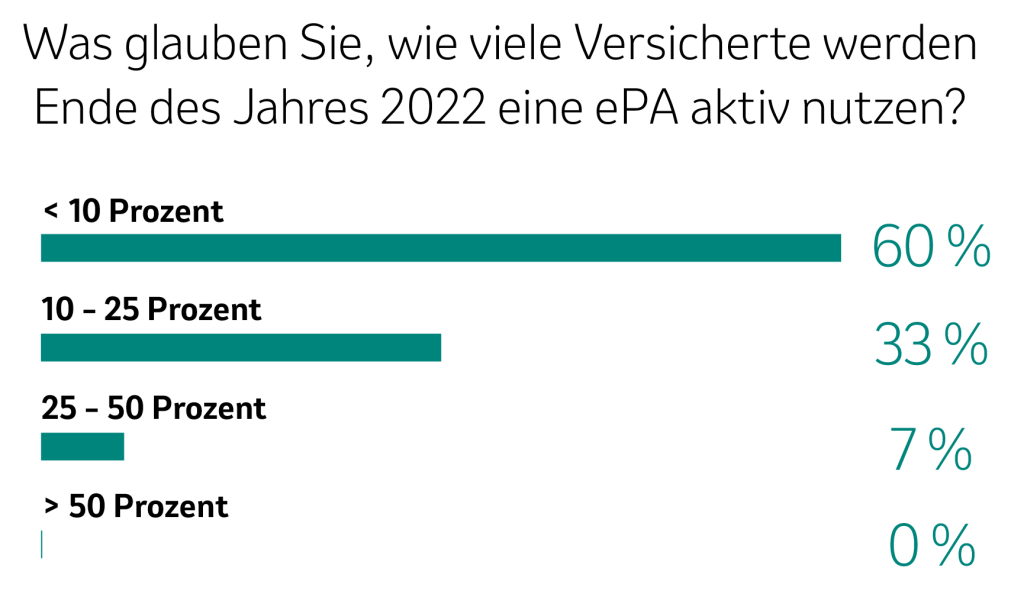
Positiv bezeichnet Bodendieck, dass ab 2022 sogenannte MIOs (z.B. Impfausweis oder Mutterpass) und ab 2023 auch Labordaten und Krankenhaus-Entlassbriefe in die ePA eingebunden werden sollen. Wenn diese wichtigen Daten dann auch von den Patient:innen geteilt werden, könne dies Forschung und Versorgung voranbringen. Dann ließe sich laut Bodendieck auch ein Mehrwert für die Patient:innen daraus ziehen. Den Nutzen zu kommunizieren und über die Funktionsweise der ePA aufzuklären sei seiner Ansicht nach Pflicht der Krankenkassen. So könne für die Verbreitung eines hilfreichen Tools gesorgt werden. Mehr als die Hälfte des Publikums war jedoch der Überzeugung, dass bis Ende des Jahres 2022 weniger als 10 % der Versicherten die ePA aktiv nutzen werden. Nichtsdestotrotz zeigte die Wordcloud einer weiteren Befragung, dass Veränderungen, wie die einer verbesserten Vernetzung oder einer Steigerung der Patient:innensicherheit, für Zuschauer:innen von größter Bedeutung sind. Die Ergebnisse der Publikumsbefragung finden Sie in der nachfolgenden Abbildung.
Referenten

Birgit Bauer
Manufaktur für Antworten UG | Moderation

Erik Bodendieck
Bundesärztekammer | Referent

Christian Klose
Bundesministerium für Gesundheit | Referent

Die Pandemie hat aufgedeckt, wo Gesundheitsversorgung besser werden muss. Jetzt sind die Konsequenzen zu ziehen.

Es sind noch Hürden zu nehmen, bis Digitalisierung den Versorgungsalltag nachhaltig verbessern kann.
